- ۲۴ دی, ۱۴۰۴
- ادمین
- دیدگاه: 0
- دسته بندی نشده
دیسکوپاتی ستون فقرات | درمان دقیق در کلینیک فیزیوتراپی رادان در تهران
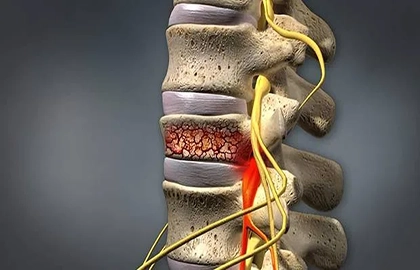
دیسکوپاتی ستون فقرات (Spine Discopathy) یکی از شایعترین بیماریهای مربوط به ستون فقرات است که باعث درد، محدودیت حرکتی و کاهش کیفیت زندگی میشود. این وضعیت زمانی اتفاق میافتد که دیسکهای بین مهرهای، که وظیفه جذب ضربه و ارتباط بین استخوانها را دارند، دچار آسیب، فتق یا تغییر ساختاری شوند. در فیزیوتراپی رادان در تهران، ما با تمرکز بر درمان دقیق، شخصیسازی شده و مبتنی بر علم، درمان دیسکوپاتی ستون فقرات را با هدف بهبود عملکرد حرکتی، کاهش درد و بازگرداندن کیفیت زندگی ارائه میدهیم.
در این مقاله، به بررسی جامع دیسکوپاتی ستون فقرات میپردازیم: از تشخیص و علائم تا درمانهای غیرجراحی و جراحی، و همچنین نقش فیزیوتراپی در درمان این بیماری. همچنین، در انتهای متن، توضیحاتی درباره اهمیت انتخاب یک کلینیک تخصصی مانند فیزیوتراپی رادان در تهران و تیم متخصص آن ارائه خواهد شد.
دیسکوپاتی ستون فقرات چیست؟
دیسکوپاتی ستون فقرات به شرایطی اطلاق میشود که دیسکهای بین مهرهای، که به عنوان بالشتکهایی برای جذب فشار در ستون فقرات عمل میکنند، دچار فتق یا بیرونزدگی شدهاند. این دیسکها ساختارهایی ژلاتینی و انعطافپذیر هستند که بین مهرههای ستون فقرات قرار دارند و نقش ضربهگیر را ایفا میکنند.
زمانی که دیسک دچار آسیب یا بیرونزدگی شود، میتواند به اعصاب اطراف فشار وارد کند و باعث بروز درد، بیحسی یا ضعف در اندامها شود. این بیماری میتواند در هر قسمت ستون فقرات اتفاق بیفتد، اما بیشتر در ناحیه کمر (لومبار) و گردن (سرویکال) دیده میشود.
دیسکوپاتی میتواند ناشی از فرسایش طبیعی دیسکها با افزایش سن، آسیبهای فیزیکی، بلند کردن بار سنگین به شکل نادرست یا فعالیتهای تکراری باشد. در برخی موارد، عوامل ژنتیکی نیز میتوانند خطر ابتلا را افزایش دهند.
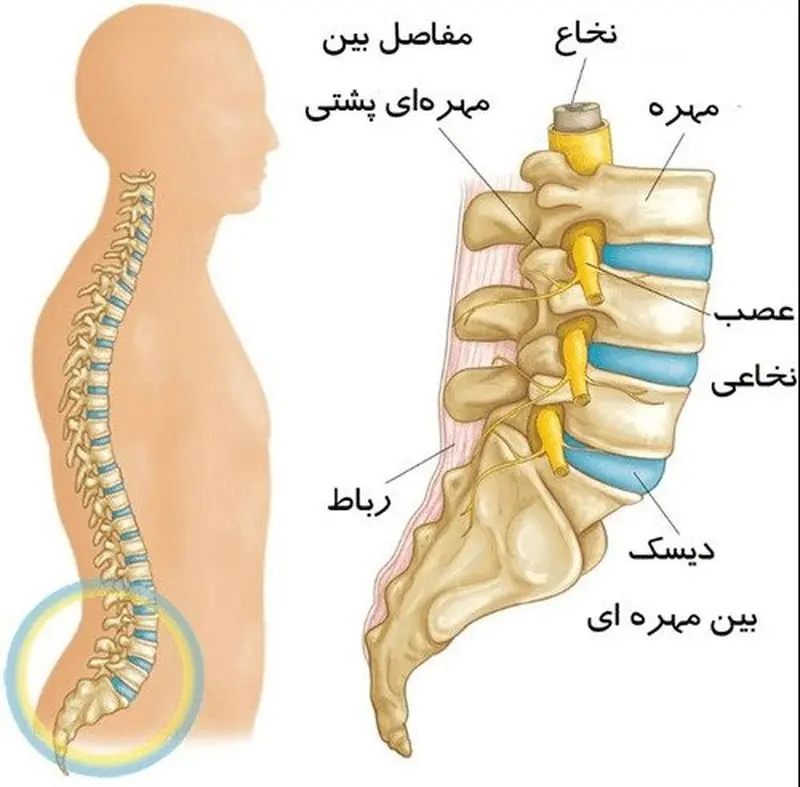
آناتومی دیسکها در ستون فقرات
1. موقعیت و نقش
دیسکهای بینمهرهای در فضای بین هر دو مهره مجاور قرار دارند.
وظایف اصلی آنها:
جذب و توزیع نیروها هنگام حرکات و فشارهای ستون فقرات.
ایجاد انعطافپذیری در ستون فقرات برای خم شدن، چرخش و کشش.
جدا کردن مهرهها و جلوگیری از ساییدگی مستقیم آنها.
2. ساختار دیسکها
هر دیسک از دو بخش اصلی تشکیل شده است:
هسته ژلاتینی (Nucleus Pulposus)
مرکز دیسک و نرمترین قسمت آن.
غنی از آب و پروتئوگلیکانهاست، که باعث جذب شوک و فشار میشود.
هسته حالت ژلهای دارد و امکان تغییر شکل تحت فشار را فراهم میکند.
فیبروز حلقوی (Annulus Fibrosus)
لایه محیطی و محکم دیسک که هسته را احاطه میکند.
شامل لایههای متقاطع فیبرهای کلاژن نوع I و II است که مقاومت بالا در برابر کشش و چرخش میدهند.
ضخامت و تعداد لایهها در نواحی مختلف ستون فقرات متفاوت است.
3. ضخامت و اندازه
ضخامت دیسکها با توجه به ناحیه ستون فقرات متفاوت است:
گردنی (Cervical): حدود ۳–۵ میلیمتر.
سینهای (Thoracic): حدود ۴–۶ میلیمتر.
کمری (Lumbar): حدود ۷–۱۳ میلیمتر و بیشترین ضخامت در L4–L5 و L5–S1.
نسبت دیسک به مهره در ناحیه گردنی و کمری بیشتر است، که انعطافپذیری را افزایش میدهد.
4. خونرسانی و تغذیه
دیسکها به طور مستقیم خونرسانی نمیشوند.
تغذیه هسته و حلقه از طریق انتشار مواد از پلاکهای انتهایی مهرهای (vertebral endplates) انجام میشود.
این تغذیه غیرمستقیم دلیل کندی ترمیم آسیبها و برآمدگی یا فتق دیسک در بزرگسالان است.
5. گیرندهها و حس عمقی
حلقه فیبروز دارای گیرندههای حسی و عصبی است که موقعیت و فشار ستون فقرات را حس میکنند.
آسیب یا فشار بر این گیرندهها میتواند باعث درد موضعی یا انتشار درد به اندامها شود.
6. روابط آناتومیک
هر دیسک بین دو مهره قرار دارد و توسط لیگامانهای طولی قدامی و خلفی و عضلات اطراف ستون فقرات حمایت میشود.
در ناحیه کمری، دیسکها بیشترین بار مکانیکی و حرکتی را تحمل میکنند، بنابراین شایعترین محل فتق دیسک همین ناحیه است.
انواع دیسکوپاتی
1. دیسک دژنراتیو (Degenerative Disc Disease – DDD)
تعریف: فرسودگی طبیعی دیسکها با افزایش سن که باعث کاهش آب هسته ژلاتینی و شکنندگی حلقه فیبروز میشود.
علائم: درد کمری یا گردنی مزمن، کاهش انعطاف ستون فقرات، گاهی انتشار درد به اندامها.
مکان شایع: کمری و گردنی.
مکانیسم: کاهش ارتفاع دیسک، ترکهای حلقه فیبروز، کاهش جذب شوک.
2. دیسک فتق یا بیرونزدگی (Herniated / Protruded Disc)
تعریف: برجستگی هسته دیسک از طریق حلقه فیبروز به خارج از فضای بینمهرهای.
انواع:
بیرونزدگی جزئی (Protrusion): هسته کمی به خارج فشار میآورد اما حلقه هنوز سالم است.
فتق کامل (Extrusion): هسته از حلقه خارج میشود و ممکن است به نخاع یا ریشه عصبی فشار بیاورد.
Sequestered Disc: تکهای از هسته از دیسک جدا شده و آزاد است.
علائم: درد شدید موضعی، انتشار درد به پا یا دستها (رادیکولوپاتی)، بیحسی یا ضعف عضلانی.
مکان شایع: کمری (L4–L5 و L5–S1) و گردنی (C5–C6).
3. دیسک برآمده (Bulging Disc)
تعریف: کل دیسک به صورت یکنواخت به خارج از محدوده طبیعی فشار میآورد بدون اینکه هسته پاره شود.
ویژگی: اغلب بدون علائم یا درد خفیف؛ ممکن است در MRI دیده شود.
تفاوت با فتق: در فتق، هسته دیسک از حلقه عبور میکند، اما در برآمدگی، حلقه intact است.
4. دیسک تخریبشده یا با کاهش ارتفاع (Collapsed Disc)
تعریف: دیسک به شدت آب خود را از دست داده و ارتفاعش کاهش یافته است.
علائم: درد مزمن، کاهش انعطاف ستون فقرات، گاهی فشار بیشتر روی مفاصل فاست (facet joints).
مکان شایع: کمری، معمولاً ناشی از دیسک دژنراتیو.
5. دیسکوپاتی ناشی از آسیب یا ضربه (Traumatic Discopathy)
تعریف: آسیب دیسک به دلیل سقوط، تصادف یا ضربه مستقیم.
علائم: درد ناگهانی، تورم و گاهی پارگی هسته یا حلقه.
ویژگی: ممکن است نیاز به مداخله جراحی داشته باشد.
6. دیسکوپاتی التهابی یا عفونی (Infectious / Inflammatory Discopathy)
تعریف: التهاب یا عفونت دیسک (مانند Discitis)
علائم: درد شدید و پیشرونده، تب، علائم سیستمیک
مکان شایع: کمری و توراسیک
علائم دیسکوپاتی ستون فقرات
علائم دیسکوپاتی میتواند شامل موارد زیر باشد:
علائم دیسکوپاتی کمر
- درد موضعی در ناحیه کمر
- دردی که به پاها، باسن یا رانها تیر میکشد
- افزایش درد هنگام سرفه، عطسه یا حرکت
- بیحسی یا گزگز در پاها یا پاشنهها
- ضعف عضلانی، مخصوصاً در پا
- کاهش دامنه حرکتی
- مشکلات در انجام فعالیتهای روزمره
- تغییر در حس پوست در نواحی متاثر
- درد مزمنی که با استراحت بهبود نمییابد
علائم دیسکوپاتی گردنی
- درد شدید در ناحیه گردن و شانه
- دردی که به بازوها، دستها یا شانهها تیر میکشد
- بیحسی یا گزگز در بازوها یا دستها
- ضعف عضلانی در دستها یا بازوها
- محدودیت حرکتی در گردن (مثلاً نمیتوانید سر را به طرفین بچرخانید)
- سفتی و تنش در عضلات گردن
- درد سر، مخصوصاً در ناحیه پشت سر
- احساس سوزش یا تپش در ناحیه گردن
- دردی که در حالت نشستن یا ایستادن تشدید میشود
علائم دیسکوپاتی خفیف
- درد ملایم در ناحیه کمر یا گردن
- سفتی موقت در عضلات
- محدودیت کمی در حرکت
- احساس ناراحتی در اثر حرکات خاص (مانند خم شدن یا بلند کردن بار)
- دردی که با استراحت یا تمرینات سبک بهبود مییابد
علل و عوامل خطر دیسکوپاتی ستون فقرات
فرسودگی طبیعی و سن
با افزایش سن، دیسکها آب و انعطاف خود را از دست میدهند و حلقه فیبروز شکنندهتر میشود.
شایعترین علت دیسک دژنراتیو (DDD) همین کاهش طبیعی عملکرد دیسک است.
آسیب یا ضربه ناگهانی
سقوط، تصادف، یا فشار مستقیم روی ستون فقرات میتواند باعث پارگی یا بیرونزدگی دیسک شود.
بارگذاری بیش از حد یا حرکات تکراری
بلند کردن اجسام سنگین، خم شدن مکرر، یا حرکات چرخشی شدید ستون فقرات میتواند به حلقه دیسک فشار وارد کند.
اختلالات مادرزادی یا ساختاری ستون فقرات
ناهنجاریهایی مانند اسکولیوز، اسپوندیلولیستزیس یا دیسکهای غیرطبیعی ممکن است خطر دیسکوپاتی را افزایش دهند.
چاقی و اضافه وزن
وزن اضافی فشار بیشتری روی دیسکهای کمری وارد میکند و فرسودگی را تسریع میکند.
عدم فعالیت بدنی یا ضعف عضلات پشتی و شکمی
عضلات ضعیف نمیتوانند ستون فقرات را حمایت کنند و فشار روی دیسکها افزایش مییابد.
سیگار کشیدن
سیگار باعث کاهش جریان خون و اکسیژنرسانی به دیسکها میشود و فرسودگی را تسریع میکند.
عوامل ژنتیکی
برخی افراد به دلیل ژنتیک، دیسکهای ضعیفتر و مستعدتر به دژنراسیون دارند.
التهاب یا عفونت
عفونتهای دیسک یا بیماریهای التهابی مزمن میتوانند باعث تخریب دیسک شوند.
حمل و نقل شغلی یا ورزشی
ورزشکاران حرفهای (فوتبال، وزنهبرداری، ژیمناستیک) یا افرادی که شغل فیزیکی دارند، بیشتر در معرض دیسکوپاتی هستند.
تشخیص دیسکوپاتی ستون فقرات
تشخیص دقیق دیسکوپاتی نیازمند ارزیابی پزشکی جامع است. روشهای اصلی تشخیص عبارتند از:
1. معاینه فیزیکی
پزشک با بررسی حرکت، تنش، درد و ضعف عضلانی، میتواند نشانههای دیسکوپاتی را تشخیص دهد.
2. آزمایشهای تصویربرداری
- تصویر برداری MRI: بهترین روش برای تشخیص فتق دیسک
- تصویر برداری CT: برای ارزیابی استخوانها و دیسکها
- تصویر برداری X-ray: برای بررسی تغییرات استخوانی و فاصله بین مهرهها
- گرفتن نوار عصب و عضله EMG/NCV: برای ارزیابی عملکرد اعصاب و عضلات
3. آزمایشهای خون
برای رد کردن علل دیگری مانند عفونت یا التهاب
درمان دیسکوپاتی ستون فقرات
درمان دیسکوپاتی بستگی به شدت علائم، موقعیت دیسک و وضعیت کلی بیمار دارد. روشهای درمانی عبارتند از:
1. درمانهای غیرجراحی (۹۰٪ موارد)
الف. فیزیوتراپی
- تمرینات تقویتی عضلات هسته مرکزی (گردن،شکم، پشت)
- تمرینات کششی و افزایش انعطافپذیری
- تمرینات ایستایی و اصلاح پوسچر
- استفاده از دستگاههای مانند لیزر، مگنت های تسلا، امواج صوتی
ب. داروهای مصرفی
- آنتیالتهابها (مثل ایبوپروفن)
- مسکنهای قویتر (در صورت نیاز)
- داروهای ضد اسپاسم عضلانی
- تزریق استروئید اپیدورال (در صورت نیاز)
ج. تغییر سبک زندگی
- کاهش وزن
- ایستادن و نشستن صحیح
- جلوگیری از بلند کردن بار سنگین
- استفاده از حمایتهای موقت (مثل کمربند کمری)
د. ورزشهای مفید
- شنا (ورزش بدون ضربه)
- یوگا و تمرینات کششی
- پیادهروی ملایم
- تمرینات تقویتی هسته مرکزی
- دوچرخهسواری با حالت راحت
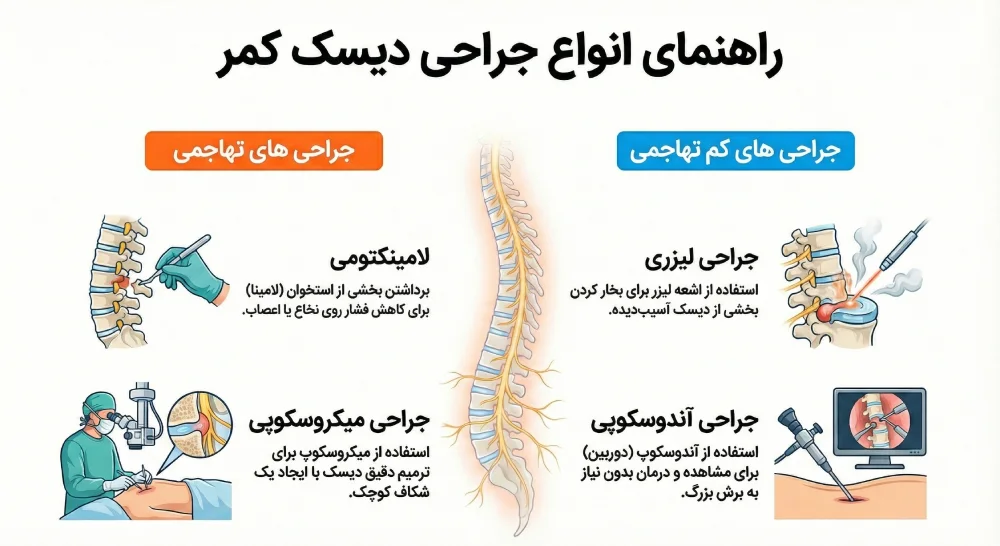
2. درمانهای جراحی (در موارد شدید)
- لامینکتومی: برداشتن بخشی از استخوان برای رفع فشار بر عصب
- دیسکتومی: برداشتن دیسک فتقشده
- فیوژن ستون فقرات: اتصال دو مهره برای ثابت شدن ناحیه
- جایگزینی دیسک: جایگزینی دیسک آسیبدیده با دیسک مصنوعی
جراحی فقط در مواردی انجام میشود که درمانهای غیرجراحی مؤثر نباشند یا علائم شدید باشند (مثل ضعف عضلانی شدید یا از دست دادن کنترل دستگاه ادرار).
نقش فیزیوتراپی در درمان دیسکوپاتی
فیزیوتراپی یکی از مهمترین و مؤثرترین روشهای درمان دیسکوپاتی است. در فیزیوتراپی رادان در تهران، ما با استفاده از برنامههای شخصیسازی شده و روشهای علمی، به بیماران کمک میکنیم تا:
1. درد و التهاب را کاهش دهند
- تمرینات کششی و حرکتی
- استفاده از امواج صوتی، لیزر، مگنت های تسلا ، تکارتراپی
- کنترل فشار بر عصبها و کاهش التهاب
2. قدرت عضلات را افزایش دهند
- تمرینات تقویتی عضلات هسته مرکزی (گردن، پشت، باسن)
- تمرینات تقویتی عضلات گردن، پشت و کمر
- تقویت عضلات دستگاه اسکلتی برای حمایت از ستون فقرات
3. انعطافپذیری و دامنه حرکتی را بهبود بخشند
- تمرینات کششی مفصلی و عضلانی
- حرکات ایستایی و اصلاح پوسچر
- تمرینات میکرو مکانیکی برای بازکردن دیسکها
4. پوسچر و وضعیت بدن را اصلاح کنند
- آموزش نحوه نشستن، ایستادن و خوابیدن صحیح
- استفاده از کمکهای موقت (مثل کمربند کمری)
- تغییر عادات روزمره (مثل بلند کردن بار، ایستادن)
5. آموزش روشهای ایمن بلند کردن و حمل اشیاء
- تمرینات تکراری با استفاده از تکنیکهای صحیح
- آموزش حرکت بدون فشار بر ستون فقرات
6. تسریع روند بهبودی و جلوگیری از بازگشت بیماری
- برنامههای درمانی مبتنی بر علم
- پیگیری مداوم و ارزیابی عملکرد
- تغییر سبک زندگی و ورزش مناسب
نتیجهگیری
دیسکوپاتی ستون فقرات یک بیماری شایع است که با درد، محدودیت حرکتی و کاهش کیفیت زندگی همراه است. با این حال، با درمان مناسب و تمرینات درمانی، بسیاری از بیماران میتوانند بهبود قابل توجهی در عملکرد و درد داشته باشند.
در فیزیوتراپی رادان در تهران، ما با تمرکز بر درمان دقیق، شخصیسازی شده و مبتنی بر علم، به شما کمک میکنیم تا با دیسکوپاتی ستون فقرات مقابله کنید و به زندگی عادی بازگردید.
اگر شما یا عزیزتان دچار علائم دیسکوپاتی هستید، با ما تماس بگیرید. تیم متخصص ما آماده است تا شما را از اولین مرحله درمان همراهی کند.
برای مشاوره و دریافت بهترین خدمات پزشکی و فیزیوتراپی در تهران ، همین حالا با ما تماس بگیرید.