- ۲۸ دی, ۱۴۰۴
- ادمین
- دیدگاه: 0
- دسته بندی نشده
استئوآرتریت زانو: شناخت، تشخیص و مدیریت
استئوآرتریت زانو (Knee Osteoarthritis یا OA) یکی از شایعترین بیماریهای مفصلی در جهان است که با تخریب تدریجی غضروف مفصل زانو و تغییرات استخوانی در سطوح مفصلی همراه میشود. این بیماری، به ویژه در جوامع پیر شده، یک چالش سلامت عمومی بزرگ به شمار میرود و اثرات گستردهای بر کیفیت زندگی، توانایی حرکتی و بار اقتصادی فرد و جامعه دارد.
در این مقاله، به بررسی جامع استئوآرتریت زانو از جنبههای مختلف شامل تعریف، علل، علائم، مراحل پیشرفت، تشخیص، درمانهای متنوع و پیشگیری پرداخته میشود تا یک رویکرد جامع و کاربردی ارائه شود.
تعریف و مفهوم استئوآرتریت زانو
استئوآرتریت، که به آن “آرتروز” نیز گفته میشود، یک بیماری مفصلی پیشرونده و دچار تخریب تدریجی است که در آن سایش و تخریب غضروف مفصلی ایجاد میشود. غضروف، بافت لغزنده و استحکامبخشی است که سطوح استخوانهای مفصل را پوشانده و به جلوگیری از سایش مستقیم بین استخوانها کمک میکند. در استئوآرتریت، این غضروف به تدریج ساییده، شکسته و نهایتاً از بین میرود. در نتیجه، استخوانهای مفصل مستقیماً با یکدیگر تماس میگیرند، که منجر به درد شدید، سفتی، تورم و کاهش دامنه حرکتی میشود.
این فرآیند تخریبی میتواند به طور کامل یا ناقص باشد و در نهایت منجر به تغییر شکل مفصل و ناتوانی میشود. استئوآرتریت زانو به طور خاص در زانوها، کمر، باسن و انگشتان دست دیده میشود و در زنان ۳ برابر شایعتر از مردان است. این بیماری معمولاً پس از ۶۰ سالگی شروع میشود، اما میتواند در سنین پایینتر نیز اتفاق بیفتد، به ویژه در افرادی که دچار عوامل خطری مانند آسیب یا چاقی هستند.
علل و عوامل خطر استئوآرتریت زانو
استئوآرتریت زانو نتیجه ترکیبی از عوامل ژنتیکی، محیطی و فیزیولوژیکی است. درک این عوامل برای پیشگیری و درمان مؤثر بسیار حائز اهمیت است. عوامل اصلی خطر عبارتند از:
- سن بالا: شایعترین عامل خطر است. با افزایش سن، توانایی ترمیم و تولید غضروف کاهش مییابد و تأثیرات سایش مکانیکی بر روی مفصل تشدید میشود.
- چاقی و اضافه وزن: یکی از مهمترین عوامل قابل کنترل است. هر کیلوگرم اضافه وزن، فشار چهار برابری بر زانو وارد میکند. چاقی نه تنها باعث افزایش فشار مکانیکی میشود، بلکه سیتوکینهای التهابی را نیز ترشح میکند که میتوانند مستقیماً به تخریب غضروف آسیب برسانند.
- آسیبهای مفصلی: تجربه آسیبهای گذشته در زانو، به ویژه پارگی رباطهای صلیبی (ACL/PLC) یا مینیسک، یک عامل خطر بسیار قوی است. این آسیبها میتوانند غضروف را مستقیماً آسیب برسانند یا ساختار مفصل را تغییر دهند و منجر به توزیع نامتعادل فشار شوند.
- عوامل ژنتیکی و ساختاری: برخی افراد به طور طبیعی دارای ساختار استخوانی نامتعادلی هستند، مانند پای پرانتزی (O-shaped legs) یا پای ضربدری (X-shaped legs)، که باعث تمرکز بیشتر فشار بر یک قسمت خاص از مفصل میشود. سابقه خانوادگی نیز یک عامل خطر است.
- استفاده بیش از حد از مفصل: مشاغل یا ورزشهایی که فشار زیادی بر زانو وارد میکنند، مانند کارهای سنگین، پریدن، زانو زدن مکرر یا ورزشهای با ضربه (بازیهای توپی)، میتوانند سایش غضروف را تسریع کنند.
- بیماریهای زمینهای: بیماریهایی مانند آرتریت روماتوئید، دیابت و بیماریهای اسکلتی دیگر میتوانند خطر ابتلا به استئوآرتریت را افزایش دهند.
- ضعف عضلات اطراف زانو: تقویت عضلات چهارسر ران (Quadriceps) و عضلات اسکیاتیک (Hamstrings) برای حمایت از مفصل بسیار مهم است. ضعف این عضلات باعث افزایش فشار بر مفصل میشود.
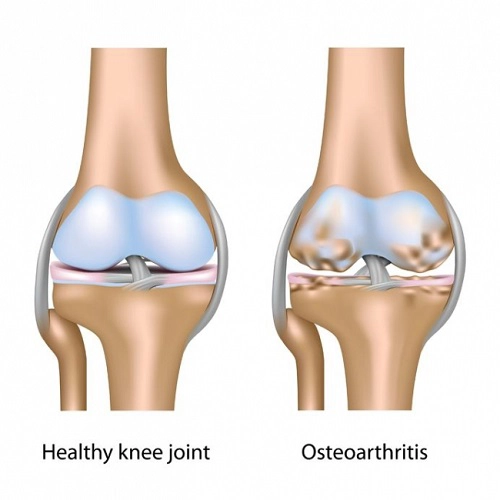
علائم و نشانههای استئوآرتریت زانو
استئوآرتریت زانو معمولاً در طی چندین سال به آرامی پیش میرود. در مراحل اولیه، علائم ممکن است خفیف و ناهمگون باشند، اما با پیشرفت بیماری تشدید میشوند. علائم اصلی عبارتند از:
- درد: شایعترین علامت OA است. درد معمولاً با فعالیت بدنی، راه رفتن طولانی، بالا و پایین رفتن از پلهها و ایستادن طولانیمدت بدتر میشود. در مراحل پیشرفته، درد ممکن است حتی در زمان استراحت یا شبها (بر خواب تأثیر میگذارد) نیز حس شود.
- سفتی و خشکی (Stiffness): زانو اغلب پس از دورههایی از عدم فعالیت، مانند بیدار شدن در صبح یا پس از نشستن طولانیمدت، سفت میشود. این خشکی معمولاً ظرف ۳۰ دقیقه برطرف میشود، که این ویژگی آن را از سفتی ناشی از آرتریت التهابی (مانند آرتریت روماتوئید) متمایز میکند که معمولاً بیش از یک ساعت طول میکشد.
- تورم (Swelling): تجمع مایع در اطراف مفصل که ناشی از تحریک و التهاب پوشش مفصلی است.
- صدای غیرطبیعی (Crepitus): احساس یا شنیدن صدای سائیدگی، خرد شدن یا تقتق هنگام خم و راست کردن زانو. این صدا اغلب ناشی از حرکت استخوانها در سطوح غضروفی آسیبدیده یا وجود قطعات غضروفی آزاد در مفصل است.
- کاهش توانایی عملکردی: محدودیت در خم شدن کامل یا صاف کردن زانو، دشواری در انجام فعالیتهای روزمره مانند پوشیدن جوراب، بلند شدن از صندلی، یا ورود و خروج از خودرو.
- تغییر شکل مفصل: در مراحل بسیار پیشرفته، ممکن است مفصل متورم به نظر برسد یا به دلیل تحلیل استخوانها و تغییر محور مکانیکی، تغییر شکل ظاهری پیدا کند (مانند افزایش انحراف محور زانو).
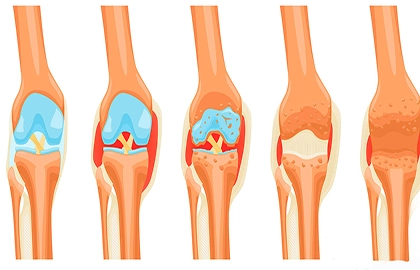
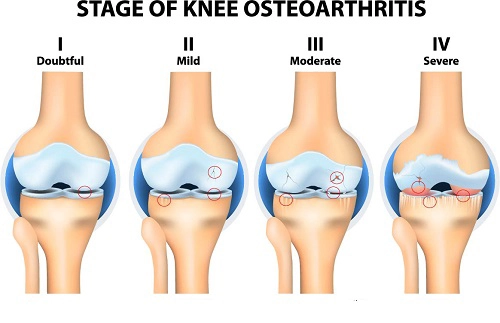
مراحل پیشرفت استئوآرتریت (بر اساس طبقهبندی Kellgren-Lawrence)
تشخیص و مدیریت OA بر اساس میزان آسیب غضروفی و تغییرات رادیوگرافیک تعیین میشود. سیستم طبقهبندی Kellgren-Lawrence یک روش استاندارد برای ارزیابی مراحل بیماری است که شامل پنج مرحله است:
مرحله ۰ (طبیعی)
این مرحله نمایانگر یک مفصل کاملاً سالم است. هیچ گونه شواهدی از ضایعات غضروفی یا استئوفیت (خار استخوانی) در تصاویر رادیوگرافی دیده نمیشود و بیمار هیچ علامتی ندارد. در این مرحله، نیازی به درمان نیست، اما توصیه بر حفظ سبک زندگی فعال و وزن سالم است.
مرحله ۱ (مشکوک/جزئی)
این مرحله به عنوان “احتمالی” نیز شناخته میشود. در تصاویر اشعه ایکس، ممکن است یک یا چند استئوفیت کوچک و مرزی در حاشیه مفاصل دیده شود، اما فضای مفصلی (فاصله بین دو استخوان) هنوز طبیعی است. بیماران در این مرحله معمولاً بدون علامت هستند، اما در صورت داشتن زمینه مستعد، مشاوره برای ورزشهای تقویتی و مکملهای اولیه ممکن است آغاز شود.
مرحله ۲ (خفیف)
در این مرحله، استئوفیتها واضحتر شده و ممکن است نشانههایی از کاهش جزئی در فضای مفصلی مشاهده شود. این مرحله با بروز اولین علائم بالینی همراه است؛ درد پس از فعالیتهای طولانی، خشکی صبحگاهی مختصر و گاهی تورم. درمانها بر کاهش علائم تمرکز دارند: کاهش وزن، ورزشهای کمفشار (مانند شنا و دوچرخهسواری) و استفاده از مسکنهای ساده مانند استامینوفن.
مرحله ۳ (متوسط)
این مرحله نشاندهنده آسیب واضحتر غضروف است. در رادیوگرافی، کاهش قابل توجهی در فضای مفصلی (اسکلروز سابکندرال) و استئوفیتهای بزرگتر دیده میشود. درد در این مرحله معمولاً مداوم شده و بر کیفیت زندگی روزمره تأثیر میگذارد. علاوه بر مدیریت وزن و فیزیوتراپی، ممکن است پزشکان تجویز داروهای ضدالتهاب غیراستروئیدی (NSAIDs) خوراکی و همچنین تزریقهای داخل مفصلی (کورتون یا اسید هیالورونیک) را آغاز کنند.
مرحله ۴ (شدید)
این مرحله پیشرفتهترین شکل OA است. تخریب غضروف کامل شده است و استخوانها به شدت به هم ساییده میشوند (تنگی شدید فضای مفصلی). بیماران اغلب با درد شدید و مزمن، کاهش شدید توانایی راه رفتن و دردهای شبانه مواجه هستند. در این مرحله، درمانهای محافظهکارانه معمولاً به تسکین کافی منجر نمیشوند و جراحی (تعویض مفصل) به عنوان اصلیترین راهکار درمانی مطرح میشود.
تشخیص استئوآرتریت زانو
تشخیص OA یک فرآیند چندوجهی است که ترکیبی از ارزیابی بالینی و مطالعات تصویربرداری است.
- شرح حال و معاینه فیزیکی: پزشک به دقت تاریخچه شروع علائم، شدت درد، عوامل تشدیدکننده و تأثیر آن بر فعالیتهای روزمره را جویا میشود. در معاینه، دامنه حرکتی زانو، وجود تورم، صدای کرپیتوس و قدرت عضلات اطراف زانو ارزیابی میگردد.
- تستهای تصویربرداری:
- اشعه ایکس (X-ray): این روش استاندارد طلایی برای تشخیص و تعیین مرحله OA است. اشعه ایکس به وضوح کاهش فضای مفصلی، تشکیل استئوفیتها، و تغییرات در استخوان زیر غضروف (اسکلروز) را نشان میدهد.
- MRI (تصویربرداری رزونانس مغناطیسی): در اغلب موارد روتین OA زانو، MRI ضرورتی ندارد. این روش در صورتی تجویز میشود که پزشک به وجود آسیبهای بافت نرم (مانند پارگیهای مینیسک یا رباط) مشکوک باشد، یا زمانی که یافتههای رادیوگرافی با علائم بالینی همخوانی نداشته باشد (به عنوان مثال، رد کردن نکروز آواسکولار یا عفونت).
- آرتروسکوپی: این روش جراحی کمتهاجمی، تنها در موارد تشخیصی بسیار مبهم یا زمانی که نیاز به نمونهبرداری همزمان وجود دارد، به کار گرفته میشود.
رویکردهای درمانی استئوآرتریت زانو
مدیریت OA یک رویکرد گام به گام و چندوجهی دارد که باید متناسب با مرحله بیماری و وضعیت کلی بیمار تنظیم شود.
۱. درمانهای غیردارویی و اصلاح سبک زندگی (خط اول درمان)
این اقدامات پایه و اساس مدیریت طولانیمدت OA هستند و بیشترین تأثیر را در کاهش درد و حفظ عملکرد دارند:
- کاهش وزن: کاهش وزن حتی در حد ۵ تا ۱۰ درصد از وزن بدن میتواند فشار مکانیکی بر زانو را به شدت کاهش داده و التهاب سیستمیک را کم کند.
- فیزیوتراپی و ورزش درمانی: تمرینات ایزومتریک و با دامنه حرکتی کنترلشده برای تقویت عضلات چهارسر ران و همسترینگ حیاتی است. تقویت عضلات، نقش یک “کمربند ایمنی” طبیعی را برای مفصل ایفا میکند.
- تغییر فعالیت: جایگزینی فعالیتهای با ضربه بالا (مانند دویدن) با فعالیتهای کمفشار مانند شنا، دوچرخهسواری ثابت و پیادهروی در سطح صاف.
- تجهیزات کمکی: استفاده از عصا یا واکر برای کاهش بار از روی زانو در زمان درد شدید، و استفاده از بریسهای مخصوص (در صورت لزوم).
۲. درمانهای دارویی
داروها عمدتاً برای مدیریت درد و التهاب استفاده میشوند و روند تخریب غضروف را متوقف نمیکنند.
- استامینوفن (Acetaminophen): معمولاً اولین خط درمان دارویی برای دردهای خفیف تا متوسط است، زیرا عوارض جانبی گوارشی کمتری نسبت به NSAIDها دارد.
- داروهای ضدالتهاب غیراستروئیدی (NSAIDs): شامل ایبوپروفن، ناپروکسن و مهارکنندههای انتخابی COX-2 (مانند سلکوکسیب). این داروها برای کاهش درد و التهاب مؤثر هستند، اما استفاده طولانیمدت از NSAIDهای غیرانتخابی با خطرات جدی کبدی، کلیوی و قلبی-عروقی همراه است و باید تحت نظارت دقیق پزشک باشند.
- مکملهای غذایی:
- گلوکزامین و کندروئیتین سولفات: این مکملها پرطرفدار هستند. اگرچه شواهد علمی قطعی برای توقف پیشرفت بیماری ندارند، برخی مطالعات نشان میدهند که ممکن است در گروهی از بیماران با OA خفیف تا متوسط، درد را به میزان متوسطی کاهش دهند و عوارض جانبی کمی دارند.
- تزریقات داخل مفصلی:
- کورتیکواستروئیدها: کورتونها ضدالتهابهای قوی هستند و تزریق آنها میتواند تسکینی سریع و قوی برای درد و تورم شدید فراهم کند. با این حال، به دلیل خطر بالقوه تسریع دژنراسیون غضروف در صورت تزریق مکرر، معمولاً به ۳ تا ۴ تزریق در سال محدود میشوند.
- اسید هیالورونیک (Viscosupplementation): این ماده شبیه به مایع طبیعی مفصلی است و برای بهبود لغزندگی و جذب شوک تزریق میشود. تزریقها معمولاً در یک دوره چند هفتهای انجام شده و اثرات آن ممکن است پس از چند هفته ظاهر شود و تا شش ماه باقی بماند.
۳. درمانهای جراحی
هنگامی که درد زانو غیرقابل تحمل شده و روشهای محافظهکارانه منجر به بهبودی عملکردی نشوند (معمولاً در مراحل ۳ و ۴)، مداخله جراحی ضرورت مییابد.
- آرتروسکوپی: روشی است که در آن دوربین کوچکی وارد مفصل میشود. در OA، این روش اغلب فقط برای برداشتن قطعات غضروف شل شده یا تعمیر مینیسک استفاده میشود و معمولاً اثر درمانی طولانیمدتی بر خود OA ندارد.
- استئوتومی: این جراحی شامل بریدن و تغییر زاویه استخوان ران (فمور) یا ساق پا (تیبیا) است تا وزن بدن به جای قسمت آسیبدیده، روی قسمت سالمتر مفصل منتقل شود. این روش بیشتر برای بیماران جوانتر و با آسیب محدود به یک طرف مفصل (و نه همه جهات) مناسب است.
- تعویض مفصل زانو (Knee Replacement):
- تعویض جزئی مفصل (Unicompartmental Knee Arthroplasty – UKA): تنها سطوح آسیبدیده یک بخش از زانو جایگزین میشود.
- تعویض کامل مفصل (Total Knee Arthroplasty – TKA): در این روش، سطوح انتهایی استخوان ران و استخوان ساق پا برداشته شده و با پروتزهای فلزی و پلاستیکی جایگزین میشوند. TKA یکی از موفقترین جراحیهای ارتوپدی است که به طور چشمگیری درد را کاهش داده و کیفیت زندگی را بهبود میبخشد، به ویژه در بیماران مبتلا به OA شدید (مرحله ۴).
پیشگیری و حفظ سلامت زانو
پیشگیری از استئوآرتریت زانو، به ویژه در افرادی که سابقه خانوادگی دارند یا سابقه آسیبهای ورزشی دارند، بر کاهش بارهای مکانیکی و حفظ سلامت ساختاری تمرکز دارد:
- کنترل وزن: پایبندی به یک رژیم غذایی سالم و حفظ شاخص توده بدنی (BMI) در محدوده نرمال، مؤثرترین استراتژی پیشگیرانه است.
- فعالیت بدنی هوشمندانه: انجام ورزشهای تقویتکننده بدون ضربه (مانند یوگا، پیلاتس، شنا) برای حفظ انعطافپذیری و قدرت عضلانی.
- اصلاح عوامل بیومکانیکی: در صورت وجود ناهنجاریهای ساختاری، استفاده از کفیهای طبی یا ارتزها میتواند به توزیع مجدد نیروهای وارده بر زانو کمک کند.
- جلوگیری از آسیبهای ورزشی: استفاده از تجهیزات ایمنی مناسب و تمرینات پیشگیرانه برای جلوگیری از پارگیهای رباطی و مینیسک در فعالیتهای پرخطر.
نتیجهگیری
استئوآرتریت زانو یک بیماری پیچیده و چندعاملی است که مدیریت آن مستلزم یک برنامه درمانی سفارشیسازی شده است. در مراحل اولیه، اصلاح سبک زندگی و فیزیوتراپی ستون فقرات درمان را تشکیل میدهند. با پیشرفت بیماری، استفاده از مداخلات دارویی و تزریقی میتواند کیفیت زندگی را بهبود بخشد. در نهایت، برای بیماران در مراحل شدید که با درد ناتوانکننده مواجه هستند، جراحی تعویض مفصل زانو یک راهکار ترمیمی بسیار مؤثر است که بازگشت به زندگی فعال را ممکن میسازد.
آموزش بیمار در مورد بیماری خود و پایبندی به برنامه درمانی بلندمدت، کلید موفقیت در مدیریت این اختلال مزمن است.
برای مشاوره و دریافت بهترین خدمات پزشکی و فیزیوتراپی در تهران ، همین حالا با ما تماس بگیرید.