- ۱۸ شهریور, ۱۴۰۳
- admin
- دیدگاه: 0
- پزشکی, فیزیوتراپی
بیماری نورون حرکتی
بیماری نورون حرکتی (MND) به گروهی از اختلالات نادر و پیشرونده عصبی اطلاق میشود که باعث تخریب نورونهای حرکتی در مغز و نخاع میشوند. این نورونها مسئول ارسال سیگنالهای عصبی به عضلات هستند و آسیب به آنها منجر به ضعف، تحلیل عضلات و ناتوانی در انجام فعالیتهای روزمره میشود.
این بیماری معمولاً در سنین بالای ۴۰ سال رخ میدهد و مردان را بیشتر از زنان درگیر میکند. شایعترین نوع آن، اسکلروز جانبی آمیوتروفیک (ALS) است که هزاران نفر را در سراسر جهان تحت تأثیر قرار داده است. ALS با ضعف عضلانی، از دست دادن کنترل حرکتی و مشکلات تنفسی همراه است. افراد مشهوری مانند استیون هاوکینگ و جیسن بکر سالها با این بیماری زندگی کردند و به عنوان نمونههای شناختهشده از تأثیر این بیماری شناخته میشوند.
کاردرمانی یکی از روشهای مؤثر در مدیریت بیماری نورون حرکتی است که به حفظ عملکرد عضلات، افزایش استقلال فرد و بهبود کیفیت زندگی کمک میکند. این روش به بیمار میآموزد چگونه با محدودیتهای خود کنار بیاید و فعالیتهای روزمره را با وجود کاهش عملکرد جسمی انجام دهد.
انوع نورون حرکتی
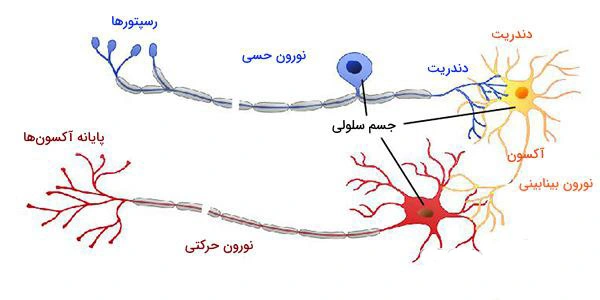
نورون حرکتی فوقانی (Upper Motor Neuron):
این نوع نورون در مغز قرار دارد و مسئولیت انتقال پیامهای عصبی از مغز به نخاع را بر عهده دارد.
نورون حرکتی تحتانی (Lower Motor Neuron):
این نورون در نخاع واقع شده و پیامهای عصبی دریافتی از مغز را به عضلات ارسال میکند.
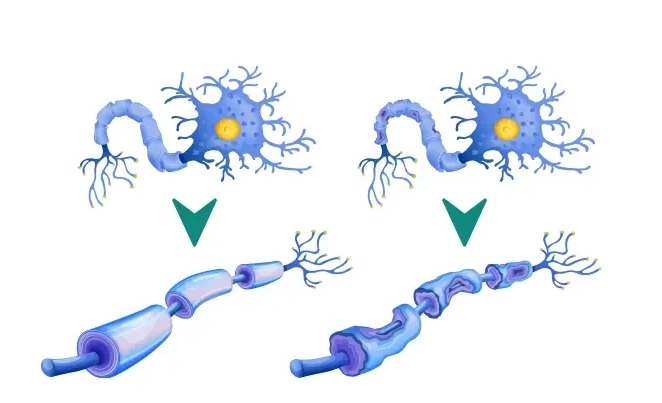
در بیماری نورون حرکتی، هر دو نوع نورون ممکن است تحت تأثیر قرار گیرند. با تخریب و مرگ سلولهای عصبی، پیامهای الکتریکی به عضلات نمیرسند، که این امر باعث تحلیل و ضعف عضلات میشود. در نتیجه، بیماران مبتلا به این بیماری در راه رفتن، صحبت کردن، تنفس و بلع دچار مشکلات جدی میشوند.

مراحل پیشرفت بیماری نورون حرکتی
بیماری نورون حرکتی در سه مرحله پیشرفت میکند:
مرحله اولیه:
علائم به آرامی ظهور میکنند و ممکن است شامل ضعف در دستها و پاها، خستگی، درد عضلانی، اختلال در تکلم، بلع و تنفس، و واکنشهای احساسی نامناسب باشد.
مرحله میانی:
علائم اولیه شدت مییابند و علائم جدیدی مانند کوچک شدن ماهیچهها، درد مفصلی، مشکلات در بلع، تغییرات شخصیت، و اختلال در تنفس ظاهر میشود. تا ۵۰٪ از مبتلایان به ALS با مشکلات مغزی و حدود ۱۲-۱۵٪ دچار زوال عقل میشوند.
مرحله پیشرفته:
بیمار به شدت نیاز به کمک برای حرکت، غذا خوردن و تنفس پیدا میکند. مشکلات تنفسی بهعنوان شایعترین علت مرگ در این مرحله مطرح است و بیماری میتواند بهطور جدی زندگی فرد را تهدید کند.
دلایل بیماری نورون حرکتی
نورونهای حرکتی مسئول ارسال سیگنالها از مغز به عضلات هستند و نقش کلیدی در کنترل حرکات ارادی و غیرارادی مانند بلع و تنفس دارند.
علل بیماری نورون حرکتی
تقریباً ۱۰٪ از موارد بیماری نورون حرکتی به صورت ارثی منتقل میشوند، در حالی که ۹۰٪ باقیمانده بهطور تصادفی بروز میکنند. علت دقیق این بیماریها هنوز مشخص نیست، اما موسسه ملی بیماریهای نورولوژیکی و سکته مغزی معتقد است که عوامل ژنتیکی، فاکتورهای سمی، ویروسی و محیطی ممکن است نقش داشته باشند.
فاکتورهای ریسک
سن و جنسیت:
بیماری نورون حرکتی میتواند در هر سنی بروز کند، اما معمولاً در بزرگسالان، بهویژه در مردان بیشتر از زنان، مشاهده میشود. برخی انواع این بیماریها ممکن است در زمان تولد وجود داشته باشند، اما احتمال بروز آنها پس از ۴۰ سالگی افزایش مییابد.
وراثت:
تحلیل عضلانی نخاعی بهطور مداوم ارثی است، اما این موضوع برای تمامی اشکال بیماری نورون حرکتی صادق نیست. بهطور کلی، حدود ۱۰٪ از موارد ALS در ایالات متحده موروثی هستند و این بیماری معمولاً در سنین ۵۵ تا ۷۵ سالگی بروز میکند.
عوامل محیطی و شغلی:
مطالعات نشان دادهاند که احتمال ابتلا به ALS در کهنهسربازان ۱.۵ تا ۲ برابر بیشتر از افراد غیرنظامی است، که ممکن است به دلیل تماس با مواد سمی باشد. همچنین، تحقیقاتی که در سال ۲۰۱۲ انجام شده نشان میدهند که فوتبالیستها در مقایسه با سایر افراد، احتمال بیشتری برای مرگ به دلیل ALS، آلزایمر و سایر بیماریهای تحلیل عصبی دارند، که ممکن است به ضربههای مکرر به سر مربوط باشد.
تشخیص بیماری نورون حرکتی
تشخیص بیماری نورون حرکتی در مراحل ابتدایی میتواند دشوار باشد زیرا علائم آن مشابه سایر اختلالات مانند اماس است. اگر پزشک به بیماری نورون حرکتی مشکوک شود، معمولاً فرد را به نورولوژیست ارجاع میدهد.
مراحل تشخیص
1. ارزیابی پزشکی:
نورولوژیست ابتدا سابقه پزشکی فرد را بررسی کرده و یک معاینه کامل انجام میدهد.
2. آزمایشهای تشخیصی:
تستهای خون و ادرار:
این آزمایشها به حذف سایر اختلالات کمک میکنند و به شناسایی افزایش کراتینین کیناز، مادهای که در زمان تجزیه عضلات تولید میشود، میپردازند.
اسکن مغزی MRI:
اگرچه MRI نمیتواند بیماری نورون حرکتی را شناسایی کند، اما میتواند به حذف اختلالات دیگر از جمله سکته مغزی، تومور مغزی یا ناهنجاریهای ساختاری در مغز کمک کند.
الکترومایوگرافی (EMG) و تست هدایت عصبی (NCS):
EMG میزان فعالیت الکتریکی در عضلات را بررسی میکند، در حالی که NCS سرعت حرکت الکتریسیته در عضلات را اندازهگیری میکند.
استخراج مایع مغزی نخاعی:
پزشک به تغییرات موجود در مایع مغزی نخاعی، مایعی که مغز و طناب نخاعی را احاطه میکند، نگاه میکند تا سایر اختلالات را حذف کند.
نمونهبرداری از عضله:
این روش به شناسایی یا حذف احتمال ابتلا به بیماریهای عضلانی کمک میکند.
پزشک معمولاً فرد را برای مدتی پس از انجام آزمایشها تحت نظر قرار میدهد تا نتیجه نهایی و تشخیص قطعی بیماری نورون حرکتی را تأیید کند.
درمان بیماری نورون حرکتی
بیماری نورون حرکتی درمان قطعی ندارد، اما روشهای درمانی میتوانند به کند کردن پیشرفت بیماری و بهبود کیفیت زندگی فرد کمک کنند. این روشها شامل استفاده از داروها، ابزارهای حمایتی، فیزیوتراپی، و سایر درمانهای کمکی است.
روشهای درمانی
1. داروها:
کاهش سرعت پیشرفت بیماری
رادیکاوا:
برای درمان ALS تأیید شده است و میتواند به کاهش سرعت پیشرفت بیماری کمک کند.
اسپینرازا و زولژنسما:
برای تحلیل عضلانی نخاعی تأیید شدهاند و میتوانند پیشرفت بیماری را کاهش دهند.
مدیریت گرفتگی و سفتی ماهیچه
بوتاکس (تزریق سم بوتولینوم):
سیگنالهای عضلات سفت را به مدت سه ماه مسدود میکند.
باکلوفن:
شلکننده عضلانی است که به کاهش سفتی و اسپاسم عضلانی کمک میکند.
پمپ دارو:
در برخی موارد، جراحی برای نصب پمپ کوچک انجام میشود تا دارو به فضای اطراف طناب نخاعی و از آنجا به سیستم عصبی رسانده شود.
کاهش درد
داروهای ضد التهاب غیر استروییدی:
مانند ایبوپروفن برای دردهای خفیف تا متوسط مفید است.
داروهای مسکن قویتر:
برای دردهای مفصلی و عضلانی شدید در مراحل پیشرفته تجویز میشود.
2. سایر گزینهها:
مدیریت جاری شدن آب از دهان:
اسکوپولامین به صورت پچ استفاده میشود و میتواند به کاهش این مشکل کمک کند.
مدیریت نوسانات احساسی:
داروهای ضد افسردگی میتوانند به کنترل خندهها یا گریههای غیرقابل کنترل (بیثباتی احساسی) کمک کنند.
ابزارها و درمانهای کمکی
ابزارهای حمایتی:
ممکن است فرد نیاز به ابزارهای ویژهای برای حرکت، ارتباط، غذا خوردن، بلعیدن، و تنفس داشته باشد.
گفتار درمانی:
به بهبود تواناییهای ارتباطی و بلعیدن کمک میکند.
فیزیوتراپی و کار درمانی:
این درمانها به حفظ قابلیت حرکت و فعالیت کمک کرده و به افراد کمک میکنند تا روشهای جدیدی برای انجام کارهای روزمره پیدا کنند.
توسعه داروهای جدید و تحقیق در زمینه استفاده از سلولهای بنیادی برای ترمیم آسیبهای ناشی از بیماری نورون حرکتی در حال پیشرفت است. همچنین، شناخت بهتر عوامل ژنتیکی میتواند به پیشگیری از این بیماری کمک کند.
انواع بیماریهای نورون حرکتی
بیماریهای نورون حرکتی به گروهی از اختلالات عصبی پیشرونده اطلاق میشود که نورونهای حرکتی را تحت تأثیر قرار میدهند. علت دقیق این بیماریها هنوز بهطور کامل مشخص نیست و انواع مختلفی از آنها وجود دارد:
اسکلروز جانبی آمیوتروفیک (ALS):
شایعترین نوع بیماری نورون حرکتی است که بهسرعت پیشرفت میکند و معمولاً منجر به مرگ بیمار میشود. این بیماری بر نورونهای مغز و نخاع و همچنین عضلات بازوها، پاها، دهان و سیستم تنفسی تأثیر میگذارد. ضعف عضلانی در این بیماری باعث میشود بیمار قادر به جویدن، بلع، حرکت و تنفس نباشد. امید به زندگی در افراد مبتلا به ALS معمولاً بین ۳ تا ۵ سال است.
اسکلروز جانبی اولیه (PLS):
این بیماری بر نورونهای مغز تأثیر میگذارد و بهطور کلی کندتر از ALS پیشرفت میکند. عوارض آن شامل مشکلات در تعادل، عدم هماهنگی، کندی در راه رفتن، اختلال در تکلم و خستگی عضلات است. معمولاً در افراد ۴۰ تا ۶۰ ساله مشاهده میشود و کیفیت زندگی بیمار را بهطور قابل توجهی تحت تأثیر قرار میدهد.
فلج بولبار پیشرونده (PBP):
این نوع بیماری بر ساقه مغز تأثیر میگذارد و میتواند باعث اختلال در صحبت کردن، جویدن و بلعیدن شود. بیماران مبتلا به اسکلروز جانبی آمیوتروفیک ممکن است به فلج بولبار پیشرونده نیز دچار شوند.
آتروفی عضلانی پیشرونده (PMA):
این بیماری بر نورونهای حرکتی تحتانی نخاع تأثیر میگذارد و نادر است. PMA باعث تحلیل تدریجی عضلات، بهویژه در بازوها، پاها و دهان میشود.
آتروفی عضلانی نخاعی (SMA):
یک بیماری ارثی است که معمولاً در کودکان بروز میکند و تأثیر آن بر عضلات تنه، پاها و بازوها مشاهده میشود.