لوپوس اریتماتوز سیستمیک چیست ؟
سیستم ایمنی بدن از شما در برابر عوامل بیماریزا محافظت میکند. اما در صورت ابتلا به بیماری خودایمنی، به اشتباه به بافتهای سالم حمله میکند و به آنها صدمه میزند. بیش از 100 نوع بیماری خودایمنی وجود دارد که یکی از آنها لوپوس (lupus) است.
لوپوس اریتماتوز سیستمیک (SLE) یک بیماری خودایمنی مزمن است که باعث التهاب در اندامهای مختلف بدن، از جمله پوست، مفاصل، کلیهها، مغز، قلب و ریهها میشود. این بیماری معمولاً در زنان جوان بیشتر شایع است و علائمی از جمله خستگی، درد مفاصل، بثورات پوستی و تب دارد. تشخیص این بیماری معمولاً براساس مجموعهای از علائم بالینی و آزمایشات آزمایشگاهی انجام میشود.
شیوع و بروز لوپوس اریتماتوز سیستمیک در جمعیتهای مختلف با نرخهای بالاتر میان برخی گروههای نژادی و قومی متفاوت است. عوامل محیطی، همچون قرار گرفتن در معرض نور خورشید و برخی داروها، ممکن است خطر ابتلا به این بیماری را افزایش دهند. برای درمان لوپوس اریتماتوز سیستمیک لازم است که التهاب و سیستم ایمنی را کنترل کرد، اما درمان قطعی برای آن وجود ندارد. معمولا پزشکان برای کاهش التهاب ناشی از بیماری لوپوس اریتماتوز سیستمیک داروی قلب، ریه و کلیه را در کنار سایر روشهای درمانی تجویز میکنند.
لوپوس چیست؟
لوپوس زمانی رخ میدهد که سیستم ایمنی بدن به بافتها و اندامهای خود حمله میکند. التهاب ناشی از لوپوس میتواند بر بسیاری از سیستمهای بدن از جمله مفاصل، پوست، کلیهها، سلولهای خونی، مغز، قلب و ریهها تاثیر بگذارد. علائم این بیماری ممکن است خفیف یا شدید باشد و به صورت دورهای ظاهر شود و از بین برود. به ظاهر شدن علائم و شدت گرفتن آنها «شعلهور شدن» میگویند.
تشخیص لوپوس میتواند دشوار باشد، چون علائم و نشانههای آن اغلب شبیه علائم سایر بیماریها است. وجود بثورات پوستی پروانهای شکل روی گونهها و پل بینی، مشخصترین علامت بیماری است که در بسیاری از موارد رخ میدهد.
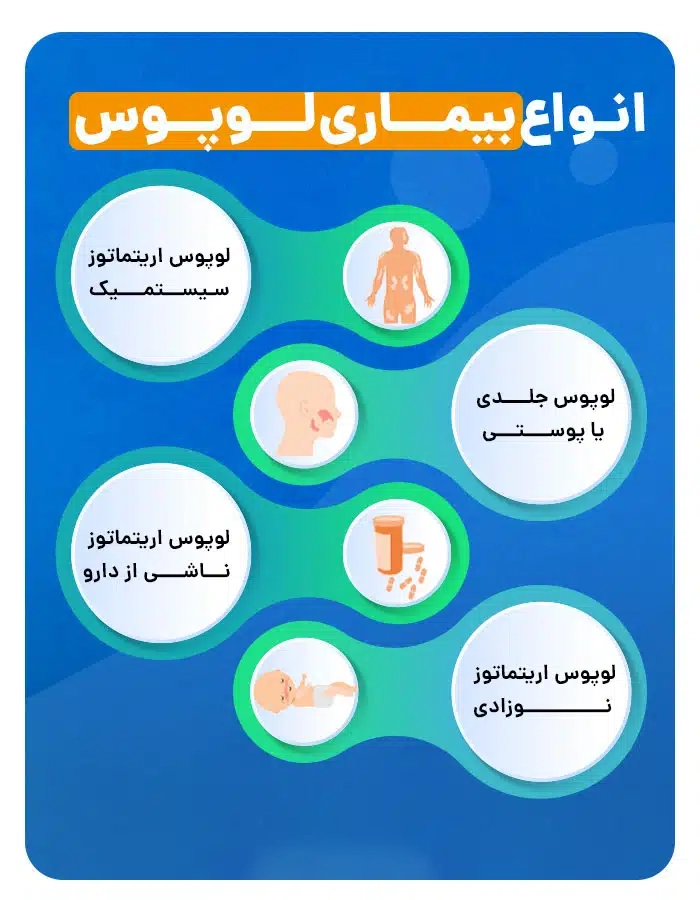
انواع لوپوس
انواع مختلفی از بیماری لوپوس وجود دارد که عبارتند از:
1. لوپوس اریتماتوز سیستمیک
لوپوس اریتماتوز سیستمیک (SLE)، شایعترین شکل این بیماری است. وقتی مردم در مورد لوپوس صحبت میکنند، به احتمال زیاد منظورشان SLE است. SLE بسیاری از اندامها، به ویژه پوست، مفاصل و کلیهها را تحت تاثیر قرار میدهد.
2. لوپوس جلدی یا پوستی
سه نوع از این بیماری وجود دارد:
- لوپوس جلدی حاد
- لوپوس اریتماتوز دیسکوئید (DLE) یا اریتماتوز پوستی مزمن
- لوپوس اریتماتوز جلدی تحت حاد
این بیماری معمولا پوست را تحت تاثیر قرار میدهد. افراد مبتلا به این بیماری ممکن است مشکلات پوستی مانند حساسیت به آفتاب و بثورات پوستی را تجربه کنند. ریزش مو هم میتواند از علائم آن باشد.
3. لوپوس اریتماتوز ناشی از دارو
این بیماری در اثر مصرف بعضی از داروها ایجاد میشود و ممکن است به طور موقت بسیاری از علائم SLE را نشان دهد. غالبا این نوع لوپوس پس از قطع مصرف دارو از بین میرود. داروهای مرتبط با این بیماری عبارتند از:
هیدرالازین:
برای درمان فشار خون بالا استفاده میشود.
پروکائین آمید:
در درمان ریتم نامنظم قلب کاربرد دارد.
ایزونیازید:
به درمان سل کمک میکند.
مینوسیکلین:
برای درمان آکنه استفاده میشود.
آنتی TNF:
برای درمان آرتریت روماتوئید (روماتیسم)، آرتریت پسوریاتیک و اسپوندیلوآرتروپاتی استفاده میشود.
4. لوپوس اریتماتوز نوزادی
این بیماری نادر نوزادان زنانی را تحت تاثیر قرار میدهد که دارای آنتیبادیهای anti-Ro و anti-La هستند. در هنگام تولد، این نوزادان ممکن است بثورات پوستی، مشکلات کبدی یا کاهش تعداد سلولهای خونی را تجربه کنند. تمام نوزادانی که از مادر مبتلا به لوپوس متولد میشوند به این بیماری مبتلا نخواهند شد.
علائم و نشانههای شناسایی بیماری SLE
یکی از نشانههای مشخص لوپوس اریتماتوز سیستمیک، بثورات پوستی بهشکل پروانهای است که روی گونهها و پل بینی ظاهر میشود، اما این علامت در همه موارد دیده نخواهد شد. علائم دیگر شامل موارد زیر هستند:
- خستگی
- تب
- درد مفصلی
- سفتی و تورم مفاصل
- ضایعات پوستی
- تغییر رنگ انگشتان دست و پا به سفید یا آبی هنگام سرما یا استرس
- تنگی نفس
- درد قفسه سینه
- خشکی چشمها
- سردرد
- سردرگمی
- از دست دادن حافظه
علائم لوپوس در هر بیمار ممکن است متفاوت باشد و معمولاً بهصورت موجی ظاهر میشوند که طی آن علائم شدید شده و بر روال روزمره تاثیر میگذارند. دورههای بهبودی یا رمیشن، زمانی است که علائم کمتر یا اصلاً وجود ندارند. در واقع علائم ابتدا بهصورت یک یا دو نشانه ظاهر میشوند و سپس علائم بیشتر یا متفاوتی بهوجود میآیند.
سایر عوارض ممکن شامل حساسیت به نور خورشید، خشکی چشم، افسردگی یا سایر شرایط سلامت روان، تشنج، کمخونی، سندرم رینود، پوکی استخوان، بیماری قلبی و بیماری کلیه میشود. پزشک معمولا برای درمان این بیماری دارو برای ریه، قلب، کلیه و سایر اندامهای درگیر تجویز میکند تا التهاب کنترل شده و فرد بهبود پیدا کند.
عوارض بیماری لوپوس
التهاب ناشی از لوپوس میتواند بسیاری از نواحی بدن را تحت تاثیر قرار دهد، از جمله:
کلیهها:
این بیماری باعث آسیب جدی کلیه میشود. نارسایی کلیه یکی از علل اصلی مرگ و میر این بیماران است.
مغز و سیستم عصبی مرکزی:
اگر مغز تحت تاثیر بیماری قرار گرفته باشد، ممکن است سردرد، سرگیجه، تغییرات رفتاری، مشکلات بینایی و حتی سکته مغزی یا تشنج را تجربه کنید. بسیاری از بیماران به اختلال حافظه دچار میشوند و در بیان افکار خود مشکل دارند.
خون و عروق خونی:
این بیماری ممکن است به مشکلات خونی منجر شود، از جمله کاهش گلبولهای قرمز سالم (کم خونی) و افزایش خطر خونریزی یا لخته شدن خون. همچنین میتواند باعث التهاب عروق شود.
ریهها:
این بیماری شانس ایجاد التهاب در حفره قفسه سینه، خونریزی ریه و پنومونی (ذاتالریه) را افزایش میدهد.
قلب:
بیماری میتواند باعث التهاب عضله قلب، شریانها یا غشای اطراف قلب شود. خطر ابتلا به بیماری قلبی-عروقی و حمله قلبی را هم به شدت بالا میبرد.
عفونت:
افراد مبتلا به این بیماری در برابر عفونت آسیبپذیرتر هستند. چون هم بیماری و هم درمانهای آن میتوانند سیستم ایمنی بدن را تضعیف کنند.
سرطان:
به نظر میرسد لوپوس خطر ابتلا به سرطان را افزایش دهد. با این حال، احتمال آن کم است.
مرگ بافت استخوانی:
زمانی رخ میدهد که خونرسانی به استخوان کاهش مییابد و به شکستگیهای کوچک در استخوان و در نهایت به فروپاشی استخوان منجر میشود.
عوارض بارداری:
خطر سقط جنین، پرفشاری خون و زایمان زودرس در زنان مبتلا به این بیماری بالا است. برای مقابله با این عوارض، غالبا پزشکان توصیه میکنند تا زمانی که بیماری حداقل به مدت 6 ماه تحت کنترل باشد، بارداری به تعویق بیفتد.
دلایل ابتلا به لوپوس
در حال حاضر، علت لوپوس ناشناخته است، اما احتمالا عوامل زیر در بروز آن نقش دارند:
تغییرات هورمونی:
زنان بیشتر از مردان در معرض ابتلا به این بیماری هستند و این میتواند تا حدودی به دلیل هورمونهایی مانند استروژن باشد. این بیماری اغلب در زنانی که در سنین باروری هستند (15 تا 44 سال) و سطح استروژن بالاتری دارند، دیده میشود.
عوامل محیطی:
محیط هم میتواند خطر ابتلا به این بیماری را افزایش دهد. نور خورشید، داروهایی که مصرف میکنید، ویروسهایی که ممکن است در معرض آنها قرار گرفته باشید، سابقه سیگار کشیدن یا حتی استرس، همگی از علل احتمالی لوپوس هستند.
سابقه خانوادگی:
این احتمال وجود دارد که عامل ژنتیکی در بروز این بیماری نقش داشته باشد. اگر اعضای خانواده شما به این بیماری مبتلا باشند، خطر ابتلا به آن در شما افزایش مییابد.
روش های درمانی
انتخاب بهترین درمان لوپوس به علائم و نشانههای شما بستگی دارد. داروهایی که برای کنترل این بیماری تجویز میشوند عبارتند از:
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) بدون نسخه
مانند ناپروکسن سدیم و ایبوپروفن برای درمان تورم، درد و تب. استفاده از NSAIDs قویتر به نسخه پزشک نیاز دارد.
داروهای ضدمالاریا
مانند هیدروکسی کلروکین که روی سیستم ایمنی تاثیر میگذارند و خطر شعلهور شدن علائم را کاهش میدهند
کورتیکواستروئیدها
مثل پردنیزون که با التهاب مقابله میکند
سرکوبکنندههای سیستم ایمنی
مانند آزاتیوپرین، مایکوفنولات، متوترکسات و سیکلوسپورین
داروهای بیولوژیک
مثل بلیموماب که به صورت داخل وریدی تجویز میشود